2021.04.30
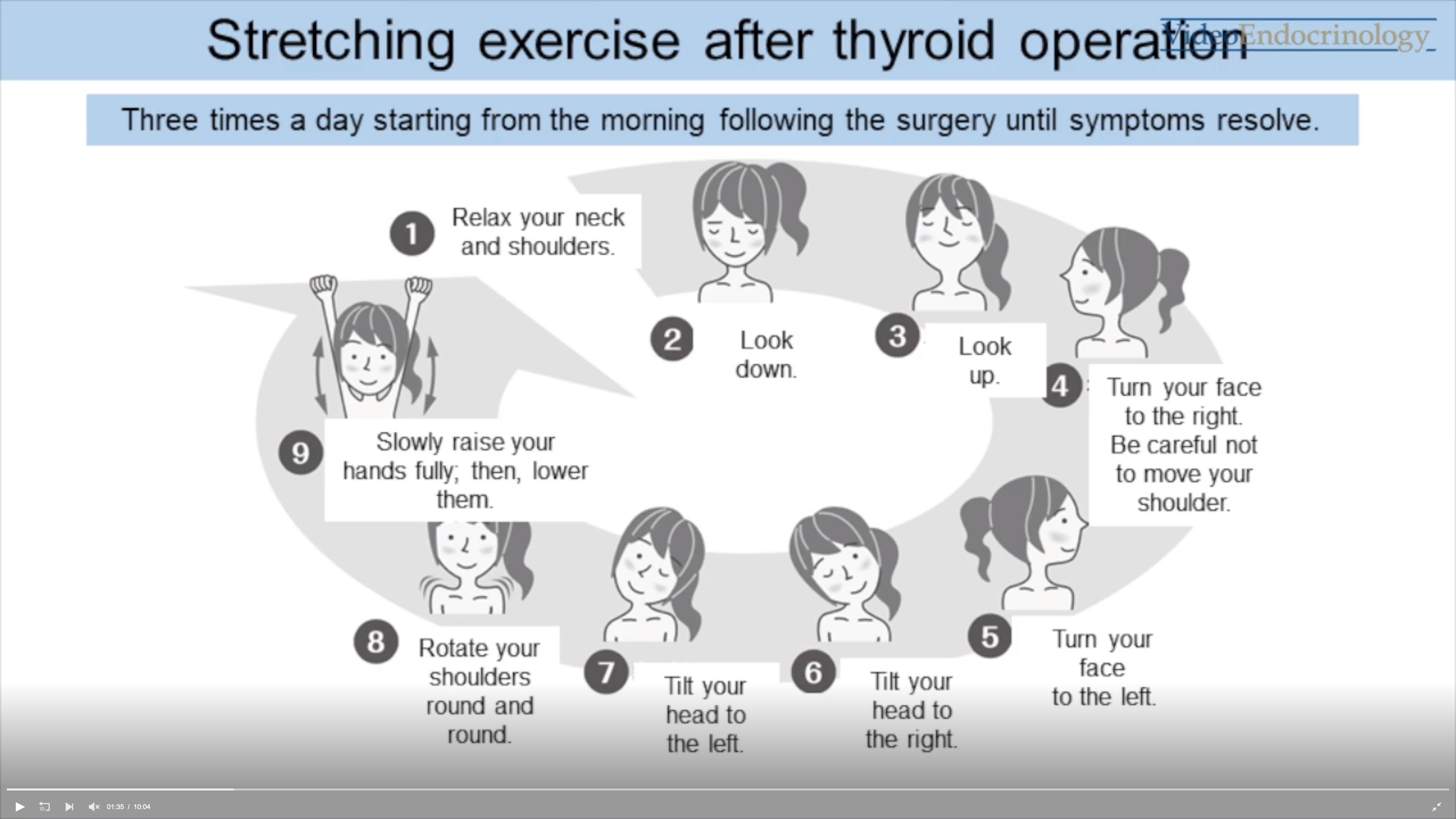
甲状腺手術後のストレッチエクササイズがVideoEndocrinologyに掲載
甲状腺手術後のストレッチエクササイズのビデオがアメリカ甲状腺学会が発行している 「VideoEndocrinology」に掲載されました。
甲状腺疾患は、未治療の患者が多い病気。
それは、症状が人によって実に様々だから。
ほんとうに些細な症状だったり、
他の病気とそっくりな症状であったり。
知らず知らずになっているかもしれない、
この病気についてもっと知ってみよう。

甲状腺はのどぼとけ下にある、蝶のような形の臓器です。
小さな臓器ですが、私たちの体の代謝に関わる働きをしている大切な臓器。
甲状腺の病気についてもっと知ってみよう。

わかりやすく甲状腺疾患についてお伝えする、
隈病院オフィシャルチャンネル
「kuma channel」 です。

世界水準の甲状腺医療を誇る、
隈病院の甲状腺医療をわかりやすくお伝えします。


2021.09.20
橋本病 昼間も眠い・だるい・いくら寝ても疲れが取れない
昼間の眠気やだるさなどの症状。実は、橋本病などの甲状腺機能低下症が原因である可能性も。


2021.08.01
バセドウ病のアイソトープ治療(放射性ヨウ素を使った療法)
放射性ヨウ素内用療法は、放射性ヨウ素を内服することで甲状腺を被曝させ治療するものです。


2021.07.25
橋本病と食事・運動によるダイエット
未治療の甲状腺機能低下症では基礎代謝が低いために肥満を来しやすくなることが考えられます。


2021.07.01
乾燥甲状腺を使用したダイエットサプリメントについて
乾燥甲状腺を使用したダイエットサプリメントについて、当院の見解を述べさせていただきます。